5 ) Ausgesuchte Lungenerkrankungen 1:
1a)
1b)
2)
3)
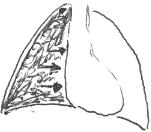
1a) In der a.p. bzw. p.a. Aufnahme Nachweis einer homogenen Verschattung des Sinus phrenicocostalis, die lateral ansteigt und eine konkave Begrenzung zur Lunge zeigt - Phrenicocostaler Pleuraerguß
1b) In der seitlichen Aufnahme Nachweis einer homogenen Verschattung des Sinus phrenicocostalis, die dorsal ansteigt und eine konkave Begrenzung zur Lunge zeigt - Phrenicocostaler Pleuraerguß
2) Homogene, spindelförmige Verschattung in Projektion auf den Interlobärspalt - Interlobärerguß
3) Homogene Verschattung der gesamten rechten Lunge mit Verlalagerung des Mediastinums (Mediastinalshift) nach links bei z.B. traumatisch bedingter Verletzung großer Gefäße und Hämatothorax (CAVE: Mediastinalshift vom Pleuraerguß "weg")
Pleuraerguß:
In der Thoraxaufnahme im Stehen kommt ein Erguss im dorsalen Recessus als homogene Verschattung zur Darstellung, die nach oben konkav begrenzt ist. In der p. a. Aufnahme im Stehen kommt der Erguss als eine homogene Verschattung der costodiaphragmalen Recessus zur Darstellung. Ab frühestens 100 ml Ergussmenge kann der Erguss überhaupt diagnostiziert werden. In Thoraxaufnahmen a. p. in Rückenlage kann ein Erguss erst ab ca. 500 ml diagnostiziert werden. In der Liegendaufnahme sind die Zeichen für einen Erguss unscharfe Zwerchfellkonturen, verschattete, laterale Recessus sowie eine homogene Transparenzminderung des gesamten betroffenen Hemithorax. Die Lungengefäße bleiben hierbei im Gegensatz zur Pneumonie oder Atelektase gut abgrenzbar. In einer Spezialaufnahme (Ergussaufnahme), bei der der Patient auf die betreffende Seite gelegt wird, sammelt sich der Erguss zwischen der lateralen Thoraxwand und der Lunge. Diese Spezialaufnahme bietet eine Differenzierung zwischen Erguss und Schwiele. Eine Sonderform ist der abgekapselte Erguss, am häufigsten als Interlobärerguss im kleinen Lappenspalt rechts anzutreffen, wo er als "zitronenförmige" Verschattung zur Darstellung kommt. Schwierig in der konventionellen Diagnostik ist der subpulmonale Erguss zwischen Zwerchfell und Lungenbasis, hier kommt ein scheinbarer Zwerchfellhochstand zur Darstellung. Der Abstand zwischen linker Lunge und der Magenblase ist größer als zwei cm. Wichtig ist bei der Diagnostik des Ergusses die Ursache mitzuerkennen wie z. B. eine Herzinsuffizienz, eine entzündliche Erkrankung der Lunge oder eine Tumorerkrankung der Lunge.
- Pneumothorax
In der konventionellen Thorax-Aufnahme p. a. kommt beim Pneumothorax die Pleura visceralis als abgehobene Haarlinie, parallel zur Thoraxwand zur Darstellung. Peripher dieser Linie fehlt die Lungengefäßzeichnung komplett. In der Exspirationsaufnahme kann der Pneuspalt etwas breiter zur Darstellung kommen. Beim Spannungspneumothorax kommt es über einen Ventilmechanismus dazu, dass die Lunge der betroffenen Seite max. kollabiert und das Mediastinum zur Gegenseite (gesunden Seite) verlagert wird, so dass die gesunde Seite auch nicht mehr am Gasaustausch teilnehmen kann. Unterschieden werden muss die Ursache des Pneumothorax, traumatische oder iatrogene Ursachen kommen in Frage oder es kommt zu einem Spontanpneumothorax, wie z. B. beim Platzen subpleuraler Emphysemblasen.
- Infiltrat
Beim pneumonischen Infiltrat müssen in der Röntgen-Thorax-Aufnahme in 2 Ebenen 3 Typen unterschieden werden.
- Die Lobärpneumonie mit ihrer segmentalen Flächenverschattung mit positiven Bronchiopneumogramm (sichtbar werden der Bronchien in der Peripherie).
- Die Bronchiopneumonie mit konfluierenden, fleckförmigen Verschattungen, wobei die Lungebasis betont ist.
- Die interstitielle Pneumonie mit streifigen Verschattungen über die gesamte Lunge verteilt, wobei der Lungenkern betont ist.
Die Erreger der Lobärpneumonie sind in 95 % Pneumokokken, diese Pneumonieform ist im Zeitalter der Antibiotikatherapie extrem selten geworden. Die Erreger der interstitiellen Pneumonie sind vor allem Mykoplasmen, Viren und Rickettsien, sie werden häufig bei abwehrgeschwächten Patienten (Chemotherapiepatienten, Patienten unter Immunsuppression, HIV-Patienten) gesehen.
- Lungenödem
Das Lungenödem wird in der konventionellen Röntgenaufnahme des Thorax p. a. und seitlich an vielen Kriterien festgemacht. Insgesamt kommt eine vermehrte Lungengefäßzeichnung zur Darstellung, diese kommt zustande durch die Dilatation kleinerer Gefäße die vorher nicht erkennbar waren. Es lassen sich vermehrte perihiläre, orthograde Gefäßschatten nachweisen. Unter Kranialisation versteht man die Blutumverteilung beim Lungenödem von den basalen in die apikalen Gefäßabschnitte. Normalerweise sind beim Gesunden in der Stehendaufnahme die Oberfeldgefäße schmaler als die Unterfeldgefäße, das Querschnittsverhältnis beträgt etwa 0,8. Beim Lungenödem kann dieser Verhältniswert von 1 bis max. 3 zunehmen. Durch ein zunehmend interstitielles Ödem werden die Gefäßkonturen unscharf, eine perivasales und peribronchiales Ödem führt zum Eindruck des verwaschenen Hilus. Ödematös aufgequollene Interlobärsepten, sogenannte Kerley-Lines zeigen sich als Kerley-A-Lines perihilär in den Mittelfeldern, als Kerley-B-Lines besonders im Zwerchfellrippenwinkel. Eine diffuse Verschleierung der gesamten Röntgen-Thorax-Aufnahme wird bei vermehrter Wassereinlagerung als Interstitium wahrgenommen. Ein Lungenödem was sich vorwiegend auf die basalen Abschnitte konzentriert (basales Lungenödem) kann DD schwer gegen eine basale Pneumonie unterschieden werden. Das Schmetterlingsödem, das sich auf den Lungenkern bezieht tritt nur in etwa 5 % der Fälle auf. Bei der Diagnostik des Lungenödems sollten auch auf eine Herzvergrößerung und auf ein Pleuraerguss geachtet werden.
- Hiatushernie
Bei der axialen Gleithernie prolabieren Magenanteile durch den erweiterten Hiatus ösophagei in den Thoraxraum. In der Röntgenübersichtsaufnahme in 2 Ebenen kommt in Projektion auf den Herzschatten in der p.a. Aufnahme ein Luftflüssigkeitsspiegel zur Darstellung, der in der Seitaufnahme retrokardial zur Darstellung kommt. Bei der paraösophagealen Hernie hernieren Magenteile durch eine Zwerchfelllücke in den Thoraxraum. Mit konventionellen Röntgenbildern p.a. und seitlich kann zwischen einer paraösophagealen Hernie und einer axialen Gleithernie nicht unterschieden werden.- Tumor
In der Röntgen-Thorax-Aufnahme in 2 Ebenen kommt die Metastase als meist glatter und scharf konturierter Rundherd zur Darstellung. Kalkeinlagerungen sind bei Osteo- oder Chondrosarkommetastasen möglich. Die sogenannte miliare Form kommt beim Schilddrüsen-CA, beim Bronchial-CA und Knochensarkom vor. Eher grobknotige Metastasen kommen beim Oropharynx-CA, beim Magen-CA sowie beim Karzinom der weiblichen Genitalorgane zur Darstellung. Metastasen vom " Golfballtyp" kommen beim Sarkom, beim Seminom und Hypernephrom vor. Eine Sonderform der Metastasierung ist die Lymphangiosis carcinomatosa, bei der sich das Tumorgewebe entlang der Lymphgefäße in der Lunge ausbreitet. Diese Form kommt vor allem beim Mamma-CA, Pankreas-CA aber auch beim primären Bronchial-CA, Prostata-CA, Lymphom und bei der Leukämie vor.